Bei dieser Krankheit bekämpft das Immunsystem, das normalerweise fremde Mikroorganismen und Stoffe bekämpft, so, als ob «bricht zusammen» und beginnt, seine eigenen Zellen zu zerstören. So entstehen Autoimmunerkrankungen, zu denen Lupus erythematodes gehört..
Inhalt
Lupus erythematodes betrifft Haut, Herz, Lunge, Nieren, Gelenke und das Nervensystem. Ist nur die Haut betroffen, spricht man von einem diskoiden Lupus erythematodes. Wenn der Prozess innere Organe betrifft, wird die Krankheit als systemischer Lupus erythematodes oder SLE bezeichnet.
Beide Arten von Lupus sind bei Frauen 8-mal häufiger als bei Männern. Die Krankheit kann in jedem Alter beginnen, am häufigsten tritt sie jedoch zwischen 20 und 45 Jahren auf.
 Was verursacht Lupus erythematodes??
Was verursacht Lupus erythematodes??
Die zugrunde liegende Ursache von Lupus ist unbekannt. Offensichtlich spielen Vererbung, Viren, ultraviolette Strahlung und einige Medikamente eine Rolle. Es wird davon ausgegangen, dass das Immunsystem bei Patienten mit Lupus erythematodes genetisch anfälliger für äußere Faktoren wie Viren und ultraviolette Strahlung ist.
Lupus kann durch mehrere Dutzend Medikamente verursacht werden, aber in mehr als 90 % der Fälle entwickelt sich ein drogeninduzierter Lupus nach der Einnahme von sechs Medikamenten: Hydralazin (ein Medikament zur Behandlung von Bluthochdruck), Chinin und Procainamid (zur Behandlung von Herzrhythmusstörungen), Phenytoin (zur Behandlung von Epilepsie), Isoniazid (Behandlung von Tuberkulose), D-Penicillinamin (Behandlung von rheumatoider Arthritis). Medizinischer Lupus ist glücklicherweise ziemlich selten und verschwindet nach Absetzen des Medikaments von selbst.
Bei einigen Frauen ist bekannt, dass sich Lupus während der Menstruation verschlimmert. Dieses Phänomen zeigt ebenso wie die Dominanz der Frauen unter den Kranken, dass weibliche Sexualhormone eine Rolle bei der Entstehung von Lupus spielen..
Wie manifestiert sich Lupus erythematodes??
Diskoider Lupus: Der Ausschlag bei diskoidem Lupus ist rot und verursacht keine Schmerzen oder Juckreiz. In 5-10% der Fälle wird diskoider Lupus (isolierte Hautläsion) systemisch (innere Organschädigung).
Beim SLE gibt es verschiedene Kombinationen von Symptomen. Die häufigsten Beschwerden: Schwäche, niedriges Fieber, Appetitlosigkeit, Muskel- und Gelenkschmerzen, Geschwüre im Mund, Hautausschlag (in Form von «Schmetterlinge»), erhöhte Lichtempfindlichkeit der Haut, Entzündung der Lungen- (Pleuritis) und des Herzens (Perikarditis), Durchblutungsstörungen der Finger und Zehen unter Kälteeinfluss (sogenanntes Raynaud-Phänomen).
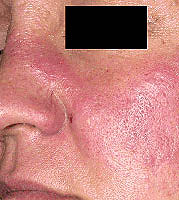
Hautausschlag im Gesicht. Es entwickelt sich bei etwa der Hälfte der Patienten mit Lupus erythematodes. Es tritt auf dem Nasenrücken und unter den Augen auf - das sogenannte «Schmetterling». Dieser Ausschlag ist schmerzlos, juckt nicht und kann sich bei Sonneneinstrahlung verschlimmern.
Arthritis. Es entwickelt sich früher oder später bei den meisten Patienten. Arthritis bei Lupus ist durch Schwellungen, Schmerzen, Steifheit und Deformitäten in den Gelenken der Hände und Füße gekennzeichnet. In einigen Fällen ähnelt eine Gelenkschädigung bei SLE einer Gelenkschädigung bei rheumatoider Arthritis. Manchmal gibt es Entzündungen und Schmerzen in den Muskeln (Myositis).
Vaskulitis, oder Entzündung der Blutgefäße. Führt zu einer Unterbrechung der Blutversorgung verschiedener Organe und Gewebe.
Pleuritis und Perikarditis. Entzündung der Auskleidung der Lunge bzw. des Herzens. Verursacht starke Brustschmerzen, die durch tiefe Atemzüge, Husten und Veränderungen der Körperhaltung verstärkt werden. Es liegt eine Schädigung des Herzmuskels (Karditis) und der Herzklappen (Endokarditis) vor..
Nephritis. SLE betrifft oft die Nieren, eine Komplikation, die als Lupusnephritis bezeichnet wird. Bei Nephritis erscheint Protein im Urin, der Blutdruck steigt. Lupusnephritis kann zu Nierenversagen führen, wenn entweder eine Nierentransplantation oder eine Dialyse erforderlich ist, um das Leben des Patienten zu erhalten «künstliche Niere»).
Psychische Veränderungen. Aufgrund der Beteiligung des Gehirns am pathologischen Prozess bei SLE-Patienten können Persönlichkeitsveränderungen, die Entwicklung von Psychosen, Krämpfen und sogar Koma beobachtet werden. Die Schädigung des Gehirns wird als Cerebritis bezeichnet. Ein pathologischer Prozess im peripheren Nervensystem kann zum Funktionsverlust einzelner Nerven führen - dies führt zu Schwäche bestimmter Muskelgruppen, Taubheitsgefühl und Sensibilitätsverlust an den Stellen, die «Dienen» betroffene Nerven.
Alopezie. Viele Menschen mit Lupus haben Haarausfall, ein Prozess, der als Alopezie bezeichnet wird, und seine Aktivität fällt oft mit der Gesamtaktivität der Krankheit zusammen..
Menschen mit Lupus können eine Vielzahl von Symptomen aufweisen. Um die Diagnose zu erleichtern, hat die American Rheumatic Association elf Diagnosekriterien entwickelt – die charakteristischen Symptome von Lupus. Wenn vier oder mehr Kriterien erfüllt sind, kommt die Diagnose Lupus in Betracht «sehr wahrscheinlich». Bei manchen Patienten manifestieren sich nicht alle Kriterien sofort, bei anderen werden nur 2-3 Kriterien über die gesamte Krankheitsdauer beobachtet..
 Kriterien der American Rheumatic Association:
Kriterien der American Rheumatic Association:
Neben diesen elf Kriterien werden zur Diagnosestellung noch einige andere Tests verwendet, z..
Es gibt keine Heilung für SLE. Ziel der Behandlung ist es, die Symptome zu lindern, Organe und Gewebe vor dem eigenen Immunsystem zu schützen und Entzündungen und Autoimmunprozesse zu reduzieren..
Nichtsteroidale Antirheumatika (NSAR) reduzieren Entzündungen und Schmerzen in Muskeln, Gelenken und anderen Geweben. Zur Gruppe der NSAR gehören Aspirin, Ibuprofen, Naproxen, Voltaren, Sulindac usw. Nebenwirkungen von NSAR: Reizung der Magenschleimhaut, Entwicklung von Gastritis und Geschwüren (daher sollten diese Medikamente nach den Mahlzeiten eingenommen werden), verminderte Blutgerinnung.
Kortikosteroide sind stärker entzündungshemmend als NSAIDs. Kortikosteroide können in Tablettenform eingenommen, in Gelenke injiziert oder intravenös verabreicht werden. Leider haben Kortikosteroide viele schwerwiegende Nebenwirkungen, insbesondere wenn sie über einen längeren Zeitraum in hohen Dosen angewendet werden..
Die häufigsten Nebenwirkungen sind Fettleibigkeit, Osteoporose, Infektionen, Diabetes, Katarakte, Nekrose der großen Gelenke und Bluthochdruck. Um die Schwere und Häufigkeit von Nebenwirkungen zu reduzieren, versuchen Sie, Steroide in minimalen Dosen zu verschreiben..
Hydroxychloroquin (Plaquenil) ist ein Antimalariamittel, das besonders bei Patienten mit SLE mit Schwäche, Haut- und Gelenkschäden wirksam ist. Hydroxychloroquin reduziert die Inzidenz von Thrombosen, insbesondere bei Vorliegen des sogenannten Antiphospholipid-Syndroms. Nebenwirkungen: Durchfall, Verdauungsstörungen, Pigmentveränderungen der Augen (daher sollte die Behandlung unter Aufsicht eines Augenarztes erfolgen).
Immunsuppressiva sind Medikamente, die das Immunsystem unterdrücken. Diese Medikamente werden bei schwerem Lupus erythematodes eingesetzt, wenn die Krankheit die inneren Organe befällt. Zu den Immunsuppressiva gehören Methotrexat, Azathioprin, Cyclophosphamid, Chlorambucil und Cyclosporin.
Alle diese Medikamente können zu einem Abfall der Anzahl der roten Blutkörperchen, weißen Blutkörperchen und Blutplättchen im Blut führen, was zu Anämie, häufigen Infektionen und Blutungen führt. Es gibt andere Nebenwirkungen, zum Beispiel ist Methotrexat lebertoxisch und Ciclosporin ist nierentoxisch. Immunsuppressiva dürfen nur unter strenger Aufsicht eines Rheumatologen mit regelmäßigen Tests verwendet werden.
So vermeiden Sie Lupus-Schüben?
SLE ist eine schwere Krankheit, die viele Organe befällt und zu Behinderungen und sogar zum Tod führen kann. Es ist jedoch wichtig zu verstehen, dass Menschen mit SLE ein normales aktives Leben führen können, insbesondere während der Remissionen. Und Exazerbationen der Krankheit sollten mit Medikamenten gestoppt werden.
Ultraviolette Strahlung kann den Krankheitsverlauf verschlimmern oder verschlimmern, daher sollten Menschen mit Lupus die Sonne meiden, ggf. lange Ärmel und Sonnencreme tragen.
Die Patienten sollten die verschriebenen Medikamente sorgfältig einnehmen und auf keinen Fall die Einnahme von Kortikosteroiden abrupt unterbrechen - dies kann eine Exazerbation hervorrufen.
Patienten mit SLE, insbesondere wenn sie Kortikosteroide oder Immunsuppressiva einnehmen, haben ein erhöhtes Infektionsrisiko, daher sollten Patienten Fieber sofort ihrem Arzt melden..
Eine der Voraussetzungen für eine erfolgreiche Behandlung des SLE ist der ständige Kontakt zwischen Patient und Arzt. Der Arzt sollte sich über Veränderungen im Gesundheitszustand des Patienten, das Auftreten neuer Symptome, Nebenwirkungen von Medikamenten usw..
Schwangerschaft bei einem Patienten mit SLE wird kategorisiert als «hohes Risiko». Während der gesamten Schwangerschaft sollte die Patientin von einem Rheumatologen und Geburtshelfer überwacht werden, da das Risiko einer Fehlgeburt bei solchen Patientinnen sehr hoch ist, insbesondere bei Vorhandensein sogenannter Phospholipid-Antikörper (Cardiolipin-Antikörper, Lupus-Antikoagulans).
Phospholipid-Antikörper sind anfällig für Thrombosen, daher wird diesen Patienten häufig Aspirin (manchmal mit Heparin) verschrieben «verflüssigen» Blut. Einige Spezialisten verschreiben auch Immunglobulin für besondere Indikationen
Lupus-Antikörper können von der Mutter auf das Kind übertragen werden, was zu «Lupus bei Neugeborenen», gekennzeichnet durch eine Abnahme der Erythrozyten, Blutplättchen und Leukozyten im Blut des Babys, das Auftreten eines Hautausschlags. Einige Neugeborene haben einen Herzblock (Verletzung der Weiterleitung elektrischer Impulse durch das Herz) - in solchen Fällen ist eine Rücksprache mit einem Kardiologen erforderlich.
Lupus bei Neugeborenen tritt mit größerer Wahrscheinlichkeit auf, wenn die Mutter Anti-Ro (SS-A) und Anti-La (SS-B)-Antikörper hat - das Risiko, bei einem Säugling Lupus zu entwickeln, beträgt in diesem Fall 5 % und das Risiko von die Entwicklung eines Herzblocks beträgt 2%. Lupus bei Neugeborenen verschwindet normalerweise nach etwa 6 Monaten, wenn die mütterlichen Antikörper im Körper des Babys zerstört sind.