Was ist Pseudomonas aeruginosa? Welche Infektionen verursacht Pseudomonas aeruginosa? Wie manifestieren sie sich? Die Antworten auf diese Fragen findest du im Artikel.
Inhalt
Pseudomonas aeruginosa
Pseudomonas aeruginosa (Pseudomonas aeruginosa) ist ein kleiner aerober gramnegativer Bazillus, gerade oder leicht gebogen, beweglich, wächst auf den meisten gängigen Medien und bildet keine Sporen. Es gehört zur Familie der Pseudomonadaceae. Das Bakterium ist aufgrund eines einzelnen Flagellums mobil, das sich an einem der Pole befindet. Mehr als die Hälfte der aus erkrankten Stämmen isolierten Stämme bilden den blaugrünen Farbstoff Pyocyanin, dem das Bakterium seinen spezifischen Namen (lateinisch aerugo - Kupferrost) verdankt..
Verbreitung von Pseudomonas aeruginosa
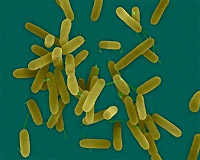 Pseudomonas aeruginosa ist allgegenwärtig. Sie lebt in Erde, Wasser, auf
Pseudomonas aeruginosa ist allgegenwärtig. Sie lebt in Erde, Wasser, auf
Pflanzen, im Körper von Tieren und Menschen. Das Bakterium bevorzugt eine feuchte Umgebung. Manchmal besiedelt es bei gesunden Menschen die Haut, den Gehörgang, die oberen Atemwege und den Dickdarm. Die Beförderungsprävalenz ist niedrig.
Bei Menschen, die schwer krank sind, ins Krankenhaus eingeliefert wurden, kürzlich mit Antibiotika behandelt wurden oder mit
geschwächte Immunität, ist die Prävalenz der Beförderung von Pseudomonas aeruginosa viel höher. IN
Unter diesen Umständen geht die Beförderung oft der Entwicklung einer Infektion voraus.
In den meisten Fällen verursacht Pseudomonas aeruginosa Krankenhausinfektionen. Die Infektionsquelle ist eine Vielzahl von Gegenständen: Beatmungsgeräte, Endoskope, flüssige Reinigungsmittel,
Desinfektionsmittel, Abwasser, Bäder und Schwimmbäder, Gemüse, Blumen. Pseudomonas aeruginosa lebt normalerweise unter Bedingungen mit hoher Luftfeuchtigkeit. Es wird angenommen, dass es durch die Hände von medizinischem Personal und kontaminierten Gegenständen auf Patienten übertragen wird. Einige Stämme von Pseudomonas aeruginosa werden ständig auf Krankenhausartikeln gefunden, andere, die sich von einer Quelle aus verbreiten, verursachen epidemische Ausbrüche.
Entwicklung von Infektionen durch Pseudomonas aeruginosa
Günstige Bedingungen für das Einsetzen von Entzündungen werden bei Verletzung der Integrität der Haut und der Schleimhäute geschaffen (Verbrennungen, Wunden, chirurgische Eingriffe, Trachealintubation, Installation eines Harnkatheters, intravenöse Injektion von Medikamenten), Schwächung der Abwehrkräfte (bösartige Neubildungen, Chemotherapie, Hypogammaglobulinämie, Brust und Alter, Diabetes mellitus, Mukoviszidose, HIV-Infektion), Unterdrückung der normalen Mikroflora mit Breitbandantibiotika sowie während eines Krankenhausaufenthaltes.
Pseudomonas aeruginosa heftet sich meist zuerst an die Haut oder Schleimhaut, vermehrt sich an deren Oberfläche und dringt dann in tiefliegendes Gewebe ein. Dieser Vorgang kann zum Eindringen des Erregers in die Blutbahn, zur Ausbreitung der Infektion über das Blut und zur Entwicklung einer Sepsis führen, die oft tödlich endet. Andererseits kann die Infektion lokalisiert bleiben oder sich nur auf benachbarte Gewebe ausbreiten..
Pseudomonas aeruginosa-Pneumonie
Pseudomonas-Pneumonie tritt hauptsächlich bei Patienten mit geschwächtem
Immunität. Am häufigsten tritt es bei Patienten mit künstlicher Lungenbeatmung auf.
(IVL).
Primäre Pseudomonas-Pneumonie - akute, lebensbedrohliche Infektion mit Schüttelfrost ,
Fieber, schwere Atemnot, Husten (oft mit Schleim), Angstzustände, Taubheit und andere
Symptome einer schweren Vergiftung.
Bei Patienten mit Hämoblastose wird eine septische (hämatogene) Lungenentzündung beobachtet, insbesondere vor dem Hintergrund
eine Abnahme der Leukozytenzahl durch Chemotherapie. Es beginnt als Infektion der oberen Atemwege mit anschließendem Eindringen des Erregers in die Blutbahn, was mit seiner Ausbreitung im ganzen Körper und der Bildung von Herden in der Lunge und anderen Organen einhergeht. Diese Blitzinfektion ist durch Blutungsherde und Zerstörung von Lungengewebe gekennzeichnet. Diese Lungenentzündung ist gekennzeichnet durch sehr hohes Fieber, Husten, Kopfschmerzen, Schwäche, Bewusstseinsstörungen. Der Tod tritt nach 3-4 Tagen ein.
Bei Patienten mit Mukoviszidose, hauptsächlich bei älteren Kindern, Jugendlichen und Jugendlichen,
Es kommt zu einer chronischen Pseudomonas-Lungeninfektion. Bei Patienten mit Mukoviszidose
schleimbildende Stämme von Pseudomonas aeruginosa besiedeln die unteren Atemwege und fördern
das Fortschreiten und die Exazerbation einer chronischen Pseudomonas-Lungeninfektion. Anwesenheit im Sputum
Pseudomonas aeruginosa ist meist mit einer Schädigung der Bronchien verbunden. Es ist jedoch nicht bekannt, was zuerst passiert - eine Verstopfung der Atemwege mit Schleimpfropfen oder die Entwicklung einer Infektion. Es ist nur bekannt, dass die Niederlage der Atemwege mit einer Bronchiolitis beginnt, die mit der Bildung von viskosem Auswurf einhergeht und für eine Pseudomonas-Infektion prädisponiert. Letzteres führt zu vermehrter Auswurfproduktion, chronischer eitriger Entzündung, Bronchiektasen, Lungenatelektase und schließlich zur Pneumosklerose. Am Ende entwickeln sich Atemstillstand, Sauerstoffmangel, der zu Störungen der Herzarbeit führt.
Zunächst manifestiert sich die Krankheit als laufende Nase und andere typische Symptome der oberen
Atemwege, die von Zeit zu Zeit auftritt und von einem längeren Husten begleitet wird.
Später entwickelt sich eine rezidivierende Lungenentzündung. Der Husten zwischen den Exazerbationen hört nicht auf. Zusätzlich zu
anhaltender Husten mit Schleim, verminderter Appetit, Gewichtsverlust, Wachstumsverzögerung, Lethargie.
Mögliches Keuchen, Reizbarkeit. Bei Exazerbationen verschlechtert sich der Gesundheitszustand,
Husten nimmt zu, die Temperatur steigt auf subfebrile.
Pseudomonas aeruginosa-Sepsis
Bei immungeschwächten Patienten ist Pseudomonas aeruginosa einer der häufigsten gramnegativen Sepsis-Erreger. Pseudomonas-Sepsis wird normalerweise ins Krankenhaus eingeliefert.
Unterscheiden Sie zwischen primärer (ohne Infektionsherd) und sekundärer Sepsis, bei der
extravaskulärer Infektionsherd.
Pseudomonas-Sepsis tritt vor dem Hintergrund einer stark reduzierten Immunität, schweren Verbrennungen, Dermatitis auf,
Diabetes mellitus, HIV-Infektion sowie bei Frühgeborenen. Chemotherapie (aufgrund von Neutropenie und Schleimhautulzeration), Anlage eines Harnkatheters und instrumentelle Untersuchungen der Harnwege, Gefäßkatheterisierung, chirurgische Eingriffe, Glukokortikoidbehandlung und Antibiotikatherapie sind dafür prädisponiert..
Sepsis beginnt mit Schüttelfrost, Fieber bis 39-40 Grad. Es gibt einen schnellen Puls,
schnelle Atmung, starke Schwäche, oft Desorientierung, Taubheit, Verwirrung.
Der Blutdruck sinkt bis zur Entwicklung eines Schocks. Bei Pseudomonas-Sepsis oft
Gelbsucht tritt auf.
Ein Zeichen einer Pseudomonas-Sepsis ist ein gangränöses Ekthym, das sich aber nur in einem geringen Anteil entwickelt
krank. Die Hautläsion beginnt mit dem Auftreten kleiner Bläschen, die mit blutigem gefüllt sind
Inhalt und umgeben von einer Rötungszone. In der Zukunft entsteht im Zentrum der Elemente
Geschwüre. Elemente sind einzeln oder wenige und befinden sich im Perineum, am Gesäß,
Gliedmaßen, Achseln und anderen Körperteilen. Ekthyma-ähnlicher Hautausschlag manchmal
erscheinen auf dem Zahnfleisch und der Mundschleimhaut.
Die Diagnose einer Pseudomonas-Sepsis ist nicht schwierig. In der Studie isolieren sie sich aus dem Blut
Pseudomonas aeruginosa. In Material von gangränösem Ekthym, Pseudomonas aeruginosa leicht
nachgewiesen durch Gramfärbung und Kultur.
Pseudomonas aeruginosa Endokarditis
Pseudomonas aeruginosa verursacht Endokarditis bei Drogenkonsumenten, und
prothetische Klappen-Endokarditis.
Bei injizierenden Drogenkonsumenten scheint die Infektionsquelle das Wasser zu sein, für das sie konsumieren
Heroin züchten. Verunreinigungen in Heroinpulver können die Herzklappen und die Herzinnenhaut (Endokard) schädigen.
Pseudomonas trikuspidal und Rechtsherz-Endokarditis sind oft kompliziert
septische Lungenembolie. Die septische Lungenembolie wird begleitet von Husten mit Auswurf, Brustschmerzen, verschlimmert durch Atmung, Bildung von Infiltraten in der Lunge, Flüssigkeit in der Pleurahöhle.
Die Diagnose der Pseudomonas-Endokarditis basiert auf der Isolierung von Pseudomonas aeruginosa während der Blutkultur, dem Nachweis von Veränderungen in der Echokardiographie, dem Nachweis von radiologischen Veränderungen, die für eine septische Lungenembolie (mit Endokarditis des rechten Herzens) charakteristisch sind..
Pseudomonas aeruginosa-Infektionen des zentralen Nervensystems
Infektionen des Zentralnervensystems durch Pseudomonas aeruginosa entstehen durch direkte Ausbreitung des Erregers aus angrenzenden Strukturen (Ohr, Warzenfortsatz, Nebenhöhlen), durch Einschleusen des Erregers in die Strukturen des Gehirns (bei Schädel-Hirn-Trauma, chirurgischen Eingriffen, invasiven Studien) oder aufgrund einer Infektionsübertragung durch Blut aus einem entfernten Brennpunkt. Sie treten, ebenso wie Pseudomonas-Infektionen anderer Lokalisation, fast ausschließlich bei geschwächten Abwehrkräften auf. Sie sind prädisponiert für neurochirurgische Operationen, penetrierende Schädel-Hirn-Traumata, Lumbalpunktionen, Spinalanästhesie, bösartige Tumoren des Kopfes und Halses, Infektionen anatomischer Strukturen neben den Gehirnstrukturen, Pseudomonas-Sepsis.
Solche Infektionen äußern sich durch Fieber, Kopfschmerzen, Taubheit, Verwirrung. Bei
Wenn Pseudomonas aeruginosa ins Blut gelangt, ist die Krankheit akut, manchmal - blitzschnell, mit einem scharfen
Verschlechterung, Schock, Koma.
Mittelohrentzündung durch Pseudomonas aeruginosa
Pseudomonas aeruginosa ist der häufigste Erreger der akuten Otitis externa. Die Entwicklung der Krankheit wird durch hohe Luftfeuchtigkeit, Mazeration und Entzündungen der Haut («Schwimmerohr»). Es wird begleitet von Schmerzen im Ohr oder Juckreiz im Ohr, eitrigem Ausfluss aus dem äußeren Gehörgang, Schmerzen beim Ziehen an der Ohrmuschel. Die Wände des äußeren Gehörgangs sind ödematös. Die Krankheit verschwindet normalerweise von selbst.
Manchmal dringt Pseudomonas aeruginosa durch das Gewebe, das den äußeren Gehörgang über der Verbindung von Knorpel mit Knochen auskleidet, in Weichteile ein. Dies führt zu einem trägen Zerstörungsprozess, an dem Weichteile, Knorpel und Knochensubstanz beteiligt sind. Eine solche Otitis externa wird als nekrotisch bezeichnet. Sie tritt hauptsächlich bei älteren Patienten mit Diabetes mellitus auf, gelegentlich bei schwerkranken Säuglingen und älteren Menschen, die nicht an Diabetes mellitus leiden..
Die ersten Symptome einer nekrotisierenden Otitis externa sind Ohrenschmerzen und Ausfluss aus dem externen Gehör
Passage. Meist ist zuerst der Gesichtsnerv betroffen, später die anderen Hirnnerven. Hörverlust ist möglich. Die Ohrmuschel schmerzt. Allgemeine Symptome wie Fieber und Gewichtsverlust sind selten. Das Trommelfell ist normalerweise nicht zu sehen; seine Perforation ist möglich. Entzündungen können die Ohrmuschel und angrenzendes Gewebe bedecken. Selten kommt es jedoch zu einer beidseitigen nekrotisierenden Otitis externa.Pseudomonas aeruginosa scheint eine wichtige Rolle bei der Entwicklung einer chronisch-eitrigen Mittelohrentzündung bei Kindern und Erwachsenen zu spielen. Bei den meisten Patienten wird es aus Eiter isoliert, der aus der Paukenhöhle oder dem äußeren Gehörgang gewonnen wird – allein oder als Teil einer gemischten Mikroflora.