Arten von Sklerodermie: fokal, systemisch, generalisiert. Wie wird Sklerodermie behandelt? Alle Infos findet ihr im Artikel.
Inhalt
Sklerodermie
Sklerodermie ist eine der Haupterkrankungen des Bindegewebes (Kollagenosen), gekennzeichnet durch seine Verdichtung (Sklerose), hauptsächlich auf der Haut.
Arten von Sklerodermie
Fokale Sklerodermie (begrenzt). Diese Form der Sklerodermie ist relativ gutartig. Bei der Entwicklung der Krankheit werden drei Stadien unterschieden: Schwellung der Haut, ihre Verhärtung und Verhärtung, dann Atrophie und Pigmentierung. Eine Läsion (Plaque) tritt am häufigsten am Rumpf auf, seltener an den Gliedmaßen. Gekennzeichnet durch die Bildung von scharf begrenzten rosa-zyanotischen (violett-roten) runden oder ovalen Flecken von der Größe einer Handfläche, die sich ziemlich schnell in sehr dichte (holzige) Plaques mit glänzender, glatter Oberfläche verwandeln, die an Elfenbein (gelblich-weiß) erinnern ). Die Plaques sind während des Wachstums von einem lila Ring umgeben und die Haare fallen aus. Nach Monaten oder Jahren werden sie allmählich weicher und verwandeln sich in eine weiße Narbenatrophie. Die eingeschränkte Form kann manchmal als Streifen erscheinen (bandartige Sklerodermie).
Generalisierte Sklerodermie. Die ersten Symptome dieser Form sind eine Abkühlung der Finger, eine Abnahme ihrer Empfindlichkeit und eine bläuliche Farbe. Nach vielen Monaten wird die sklerosierte Haut dicht, wie ein Baum, glatt, glänzend, unbeweglich. Auf seiner Oberfläche treten häufig trophische Geschwüre auf. Nach 2-3 Jahren ist die Gesichtshaut in den Prozess eingebunden. Das Gesicht nimmt ein maskenhaftes Aussehen an.
Die Mundöffnung verengt sich, die Nase wird im knorpeligen Teil dünner und nimmt eine korakoide Form an. Innere Organe sind betroffen, wodurch sich der Zustand des Patienten zunehmend verschlechtert.
Während der Behandlung ist es notwendig, chronische Infektionsherde zu beseitigen, von denen aus eine Sensibilisierung (Infektion) des Körpers auftritt. Empfehlenswert sind Antibiotika der Penicillin-Gruppe und Hyaluroindase-Präparate (Lipase, Ronidase, Glaskörper). Sie verwenden Vitamine und Medikamente, die periphere Gefäße erweitern können (Compliance, Nikotinsäure). Die positive Wirkung der Ernennung von Adenosintriphosphat (ATP), hyperbare Sauerstoffversorgung, wurde festgestellt. In der Phase der Verdichtung werden physiotherapeutische Verfahren angewendet: Ultraschall, Massage, Bäder, Fangotherapie, therapeutische Übungen usw. Kinder mit Sklerodermie sollten unter der ärztlichen Aufsicht eines Kinderarztes, Dermatologen und Neuropathologen stehen. Prävention besteht in der Behandlung von Seborrhoe, der richtigen Hautpflege proper.
Systemische Sklerodermie. Chronische Erkrankung des Bindegewebes und kleiner Gefäße mit ausgedehnten Hautläsionen (Sklerose, Fibrose), der Bindegewebsbasis innerer Organe.
Der Grund ist unbekannt. Es wird durch Kühlung, Trauma, Infektion, Impfung usw. hervorgerufen. Die familiäre genetische Veranlagung spielt eine Rolle. Frauen werden dreimal häufiger krank als Männer.
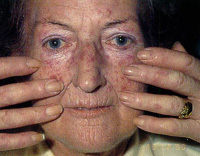 Anamnese: In der Regel beginnt die systemische Sklerodermie mit Raynaud-Syndrom, Gelenkschmerzen, Gewichtsverlust, Fieber, Schwäche, Müdigkeit. Das häufigste Symptom sind Hautläsionen. Anfangs gibt es ein dichtes, weit verbreitetes Ödem, später - Hautstraffung und Atrophie, besonders ausgeprägt im Gesicht und an den Extremitäten. Mögliche Ulzerationen und Pusteln an den Fingerspitzen, langfristig nicht heilend, sehr schmerzhaft.
Anamnese: In der Regel beginnt die systemische Sklerodermie mit Raynaud-Syndrom, Gelenkschmerzen, Gewichtsverlust, Fieber, Schwäche, Müdigkeit. Das häufigste Symptom sind Hautläsionen. Anfangs gibt es ein dichtes, weit verbreitetes Ödem, später - Hautstraffung und Atrophie, besonders ausgeprägt im Gesicht und an den Extremitäten. Mögliche Ulzerationen und Pusteln an den Fingerspitzen, langfristig nicht heilend, sehr schmerzhaft.
Nägel sind deformiert, Haare fallen bis zur Glatze aus. Eine schmerzhafte Verdichtung und dann eine Muskelatrophie wird von groben Veränderungen der Sehnen begleitet: Sie verkürzen sich, was zur Entwicklung von Kontrakturen führt, die die Aktivität verschiedener Gelenke stören. In ihnen treten Schmerzen auf, sie sind deformiert. Die Röntgenuntersuchung zeigt die Zerstörung der terminalen und in schweren Fällen der mittleren Phalangen der Arme, seltener der Beine. Kalziumklumpen können sich in der Dicke des Unterhautgewebes ablagern. Die Krankheit betrifft auch das Herz-Kreislauf-System. Es gibt Schmerzen in der Herzgegend, Atemnot, verschiedene Störungen des Herzrhythmus und der Reizleitung conduct.
Bei Immunentzündungen der Gefäße können Gangrän, Thrombophlebitis mit trophischen Geschwüren an Füßen, Beinen usw. auftreten Schwere Läsionen innerer Organe sind möglich: Lunge - Pneumofibrose, Nieren, - «Sklerodermie Niere», diffuse Glomerulonephritis. Besonders charakteristisch ist die Verletzung der Nahrungspassage durch die Speiseröhre, ihre Ausdehnung, die durch Röntgenuntersuchungen aufgedeckt wird.
Eine Schädigung des Nervensystems äußert sich in Polyneuritis, autonomer Instabilität (gestörtes Schwitzen, Thermoregulation), emotional (Reizbarkeit, Tränen und Misstrauen), Schlaflosigkeit. In seltenen Fällen treten Enzephalitis und Psychosen auf.
Man unterscheidet akuten, subakuten und chronischen Krankheitsverlauf. Veränderungen im Blut sind unspezifisch. Der Hämoglobinspiegel sinkt, die Anzahl der Leukozyten, BSG kann zunehmen.
Die Diagnose wird durch den Nachweis spezifischer Veränderungen des immunologischen Status und durch eine Hautbiopsie bestätigt.
Die systemische Sklerodermie liegt im Zuständigkeitsbereich von Rheumatologen. Zur Behandlung der systemischen Sklerodermie werden hohe Dosen von Glukokortikoidhormonen (Prednisolon) sowie D-Penicillamin, Cuprenil, Delagil verwendet. Zur Behandlung des Raynaud-Syndroms - Nifedipin (Corinfar, Cordafen, Foridon). Eine symptomatische Therapie ist erforderlich: Lidase, B-Vitamine, Vasodilatatoren, Physiotherapie (Nadel-, Radon-, Schwefelwasserstoffbäder, Fangotherapie, Paraffintherapie usw.), Physiotherapie, Massage.